Matheus Schwengber Gasparini; João Jorge Nassaralla Neto; Vicente Hidalgo Rodrigues Fernandes; Arthur Pinheiro Favarato; Luísa Grave Gross; Jessica Blanc Leite Oliveira; Andréa Mara Simões Torigoe
DOI: 10.17545/eOftalmo/2022.0004
RESUMO
A oclusão arterial retiniana aguda é uma causa clássica de redução monocular súbita e indolor da acuidade visual. É um tipo de acidente vascular encefálico que tem fatores de risco e mecanismos etiológicos em comum com a isquemia cerebral aguda. O oftalmologista tem um papel essencial no diagnóstico desta patologia, através de exames físicos e propedêutica complementar. Neste artigo, relatamos um caso de oclusão de um ramo da artéria retiniana afetando a hemirretina no olho direito de uma mulher de 79 anos sem comorbidades conhecidas. Os tratamentos atuais da isquemia aguda ainda apresentam baixa eficácia. No entanto, o diagnóstico rápido e preciso permite o estabelecimento de métodos de prevenção secundária, a fim de evitar novos eventos isquêmicos e cardiovasculares potencialmente fatais.
Palavras-chave: Artéria retiniana; Oclusão da artéria retiniana; Acidente vascular cerebral; Oftalmologia; Neurologia.
ABSTRACT
Acute retinal artery occlusion is a classic cause of sudden monocular painless reduction of visual acuity. It is a type of stroke, sharing risk factors and etiologic mechanisms with acute cerebral ischemia. The ophthalmologist has an essential role in the diagnosis of this entity, through physical exams and complementary propaedeutics. In this article, we report a case of branch retinal artery occlusion affecting the inferior half of retina in the right eye of a 79-year-old woman without known comorbidities. Current treatments of acute ischemia still have low effectiveness. However, fast and accurate diagnosis enables the establishment of secondary prevention methods in order to avoid new potentially fatal ischemic and cardiovascular events.
Keywords: Retinal artery; Retinal artery occlusion; Stroke; Ophthalmology; Neurology.
INTRODUÇÃO
A oclusão arterial retiniana aguda é um tipo de acidente vascular encefálico (AVE). Esta definição é relativamente desconhecida por clínicos e oftalmologistas. Portanto, é importante que essa associação seja divulgada, para que sejam tomadas as medidas preventivas necessárias. Neste artigo, é relatado um caso de oclusão de ramo da artéria central da retina afetando a metade inferior da retina no olho direito de uma mulher de 79 anos sem comorbidades conhecidas. Apresenta-se ainda uma discussão baseada na literatura sobre o tema.
RELATO DE CASO
Uma paciente do sexo feminino, 79 anos, chegou ao pronto-socorro oftalmológico relatando o aparecimento súbito de uma mancha preta no hemicampo visual superior do olho direito, quatro dias antes da consulta. Negava dor, hiperemia ocular, floaters ou fotopsias bem como quaisquer sintomas no olho contralateral. Relatava, simultaneamente às manifestações visuais, episódios de tontura e mal-estar, com resolução espontânea após alguns minutos, negando disartria, afasia, paresia, hipoestesia, cefaleia, síncope ou redução do nível de consciência. Relatava discreta melhora dos sintomas visuais, mas persistência do escotoma.
Em relação à história patológica pregressa, negava comorbidades sistêmicas, alergia, infarto agudo do miocárdio ou AVE. Não fazia uso contínuo de nenhum medicamento. Foi submetida a um procedimento de histerectomia 28 anos antes, por leiomiomatose uterina, além de facoemulsificação com implante de lente intraocular em ambos os olhos um ano antes.
Ao exame oftalmológico, apresentou acuidade visual corrigida de 0,5 no olho direito e 0,6 no olho esquerdo. A biomicroscopia mostrou arco corneano senil, lentes intraoculares bem posicionadas e ausência de rubeosis iridis. A pressão intraocular, medida pela tonometria de aplanação de Goldmann, estava normal em ambos os olhos. O teste de Hirschberg mostrou reflexo centrado. O exame também mostrou mobilidade ocular extrínseca preservada, pupilas simétricas, isocóricas e normalmente reativas, além de ausência de nistagmo. Após a obtenção de midríase farmacológica, foi realizada uma biomicroscopia de fundo de olho, sendo evidenciada uma área de palidez retiniana ao longo do arco temporal inferior no olho direito. Após o exame clínico, a principal hipótese diagnóstica foi a oclusão de um ramo da artéria retiniana, acometendo a hemirretina no olho direito.
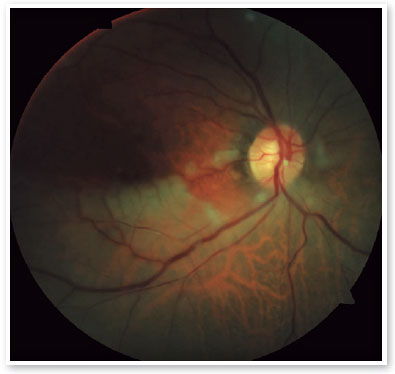
A retinografia evidenciou palidez da retina inferior, com um êmbolo alojado no primeiro ramo inferior da artéria central da retina e palidez e leve edema no setor inferior do disco óptico (Figura 1).
A tomografia de coerência óptica (OCT) do olho direito foi realizada no mesmo dia e demonstrou desorganização das camadas internas da retina na região macular inferior e edema intrarretiniano na região da camada de fibras nervosas. O exame evidenciou ainda uma depressão foveal sem alterações e a retina neurossensorial preservada na região macular superior.
A perimetria computadorizada mostrou um defeito altitudinal superior no olho direito, em uma área correspondendo à hemirretina inferior (Figura 2).
Após os exames oftalmológicos complementares, a paciente foi encaminhada ao pronto-socorro do mesmo hospital para a realização de uma avaliação neurológica. Ao exame físico, não foram observadas outras alterações neurológicas. A angiotomografia de crânio mostrou microangiopatia difusa e ateromatose moderada, sem evidência de lesões agudas. O diagnóstico, portanto, foi de AVE isquêmico de provável origem aterotrombótica. A paciente recebeu alta com a prescrição de ácido acetilsalicílico e sinvastatina, acompanhamento dos fatores de risco em unidade básica de saúde e retorno para acompanhamento no setor de Oftalmologia.
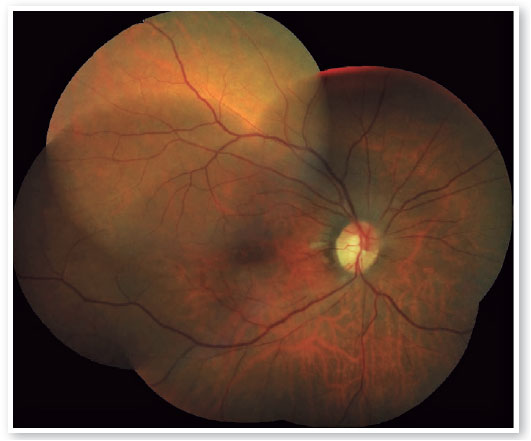
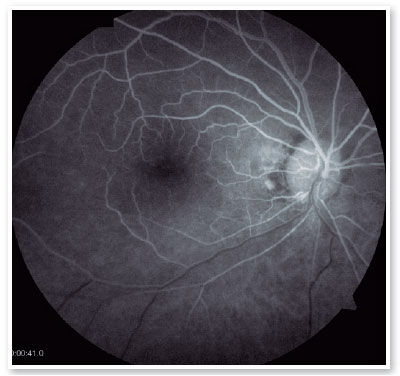
Nas consultas subsequentes, a paciente manteve os sintomas visuais, mas não apresentou novas queixas. As retinografias da fase subaguda mostraram recuperação da coloração retiniana, estreitamento arterial difuso na hemirretina inferior e palidez do disco óptico inferior (Figura 3). Uma nova OCT demonstrou atrofia das camadas retinianas internas correspondentes. Dois meses após o quadro agudo, foi realizada uma angiofluoresceinografia, que demonstrou enchimento tardio da hemiartéria inferior central da retina, hipofluorescência peripapilar secundária a um efeito bloqueador e hiperfluorescência peripapilar tardia por defeito de janela, associada a atrofia pigmentar peripapilar (Figura 4).
Após três meses de acompanhamento, a paciente recebeu alta do setor oftalmológico, com recomendação de retorno imediato em caso de novas manifestações visuais.
DISCUSSÃO
A artéria central da retina origina-se da artéria oftálmica, um ramo da artéria carótida interna, e divide-se em quatro ramos, que irrigam as camadas internas da retina. A oclusão de um ou mais vasos nessa circulação leva à isquemia retiniana. Por sua vez, as artérias ciliares da circulação coriocapilar, da qual a artéria central da retina não participa, irrigam as camadas externas da retina1.
A oclusão arterial retiniana aguda, uma entidade que inclui a oclusão da artéria central da retina (OACR), a oclusão de ramo da arterial retiniano (ORAR) e a oclusão da artéria oftálmica (OAO), é uma causa clássica de perda de visão monocular súbita e indolor2. Essa condição caracteriza uma emergência médica, não apenas oftalmológica. A American Heart Association (AHA) e a American Stroke Association (ASA) consideram a oclusão arterial retiniana aguda uma forma de AVE, com fatores de risco e mecanismos etiológicos semelhantes aos da isquemia cerebral aguda3.
A causa mais comum de oclusão arterial retiniana é a doença tromboembólica, com origem na artéria carótida, arco aórtico ou coração4. A origem do êmbolo, entretanto, é desconhecida em 60% dos pacientes5. A arterite de células gigantes, uma vasculite sistêmica, é uma condição rara, mas que deve ser sempre considerada em pacientes com mais de 50 anos nos quais não se observe embolia retiniana4.
Estima-se que mais de 90% dos pacientes com OACR apresentem fatores de risco cardiovascular, como hipertensão, diabetes mellitus, doença arterial coronariana, tabagismo, obesidade e dislipidemia6. Portanto, indivíduos com baixo risco cardiovascular devem ser investigados para outras condições possivelmente associadas, como hipercoagulabilidade sanguínea, anemia falciforme, drogas injetáveis ilícitas, uso de cocaína e doenças mieloproliferativas7.
A apresentação clínica clássica de oclusão da artéria central da retina ou de um de seus ramos é o aparecimento súbito de perda de visão, monocular e indolor. Objetivamente, a acuidade visual varia muito: dificilmente muda em alguns pacientes, especialmente naqueles com ORAR. No entanto, em caso de envolvimento macular, a acuidade pode diminuir para visão de “contar dedos” ou menos; nesses casos, costuma estar presente discromatopsia8. A visão central prejudicada também causa um defeito pupilar aferente relativo no olho afetado.
Os achados fundoscópicos característicos incluem edema retiniano isquêmico (evidenciado por uma zona de palidez retiniana), atenuação do fluxo nas arteríolas retinianas e estreitamento arteriolar, mas com o disco óptico inalterado9,10. Em alguns casos, pode-se visualizar o êmbolo alojado na artéria central da retina ou em um de seus ramos. Além disso, nos casos de OACR, observa-se uma mancha vermelho-cereja na mácula, que consiste em uma fóvea vermelha devido à circulação coroidal subjacente, contrastando com o clareamento difuso da retina. As oclusões mais proximais, acometendo a artéria oftálmica, caracterizam-se pela ausência desse achado macular, pois a circulação coroidal também está comprometida, e pela presença de edema de disco óptico.
Ressalta-se que os achados fundoscópicos citados podem não estar presentes nas primeiras horas, tornando desafiador o diagnóstico de oclusão retiniana aguda na fase hiperaguda11. Na dúvida, recomenda-se a realização de exames complementares. Na fase aguda, a OCT mostra edema das camadas internas da retina, que se tornam atróficas na fase tardia12. Por sua vez, a angiotomografia de coerência óptica (OCTA) e a angiofluoresceinografia analisam a perfusão retiniana11.
Quanto ao prognóstico, a OACR e a OAO estão classicamente associadas a uma severa redução da acuidade visual e perda do campo visual. Já a ORAR tende a causar um déficit menos significativo, com a maioria dos pacientes mantendo a acuidade visual maior ou igual a 20/40, embora também haja casos de visão de “contar dedos”.
O prognóstico visual final é variável e depende principalmente da duração da oclusão arterial. Um estudo realizado em primatas não humanos demonstrou que OACR por menos de 100 minutos não causava dano retiniano detectável, enquanto uma isquemia maior que 240 minutos causava déficit irreversível13,14. Isso sugere um curto período de tempo para evitar danos permanentes, semelhante ao que ocorre na isquemia cerebral. Outros fatores prognósticos incluem o tipo do êmbolo e, no caso da OACR, a presença de artéria ciliorretiniana patente15.
Uma possível complicação oftalmológica é o desenvolvimento de neovascularização ocular, que ocorre a partir de duas semanas após o evento isquêmico e é significativamente mais comum na OACR que na ORAR. Consequentemente, há risco de glaucoma neovascular, hemorragia vítrea e descolamento da retina, com piora da perda visual16.
A oclusão arterial retiniana aguda está associada a um risco aumentado de síndrome coronariana aguda17,18. Também se observou maior risco de isquemia cerebral anterior, concomitante ou subsequente, principalmente na primeira semana após o evento retiniano18. Evidências de isquemia cerebral são frequentes na ressonância magnética por sequência de difusão (MRI–DWI), mesmo que o paciente não apresente achados clínicos5.
Esses dados corroboram a afirmação de que a oclusão arterial retiniana aguda constitui uma emergência médica, cujo manejo precoce previne complicações potencialmente fatais. Na contramão das evidências, muitos médicos, inclusive retinólogos não encaminham esses pacientes para uma avaliação clínica detalhada em centros de emergência especializados19.
Várias opções terapêuticas têm sido avaliadas, como medicações vasodilatadoras, inalação de carbogênio, administração intravenosa de acetazolamida e manitol, massagem ocular e paracentese de câmara anterior. No entanto, nenhuma dessas medidas se mostrou benéfica a ponto de alterar a história natural da doença. Assim, o tratamento da oclusão arterial retiniana aguda baseia-se principalmente no controle dos fatores de risco e na prevenção de eventos isquêmicos subsequentes4.
Os especialistas são otimistas quanto ao uso futuro de trombolíticos intravenosos ou intra-arteriais na fase hiperaguda, à semelhança de outras formas de AVE. No entanto, ainda não há evidências sólidas que apontem um benefício claro de tal prática e estudos recentes mostram dados conflitantes. Portanto, a trombólise farmacológica continua restrita a uma minoria de casos selecionados20.
É essencial que todo oftalmologista saiba reconhecer prontamente um caso de oclusão arterial retiniana aguda. Além disso, é importante reconhecer essa condição como uma emergência médica, para que sejam realizados os exames neurológicos necessários. Assim, podem ser tomadas medidas de prevenção de eventos isquêmicos subsequentes, diminuindo o risco de novos eventos isquêmicos potencialmente fatais.
REFERÊNCIAS
1. Kur J, Newman EA, Chan-Ling T. Cellular and physiological mechanisms underlying blood flow regulation in the retina and choroid in health and disease. Prog Retin Eye Res. 2012;31(6):377-406.
2. Dattilo M, Newman NJ, Biousse V. Acute retinal arterial ischemia. Ann Eye Sci. 2018 Jun;3:28.
3. Sacco RL, Kasner SE, Broderick JP, Caplan LR, Connors JJB, Culebras A, Elkind MSV, George MG, Hamdan AD, Higashida RT, Hoh BL, Janis LS, Kase CS, Kleindorfer DO, Lee JM, Moseley ME, Peterson ED, Turan TN, Valderrama AL, Vinters HV, American Heart Association Stroke Council, Council on Cardiovascular Surgery and Anesthesia, Council on Cardiovascular Radiology and Intervention, Council on Cardiovascular and Stroke Nursing, Council on Epidemiology and Prevention, Council on Peripheral Vascular Disease, Council on Nutrition, Physical Activity and Metabolism. An updated definition of stroke for the 21st century: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2013; 44(7):2064-89.
4. Sharma RA, Dattilo M, Newman NJ, Biousse V. Treatment of Nonarteritic Acute Central Retinal Artery Occlusion. Asia Pac J Ophthalmol (Phila). 2018;7(4):235-41.
5. Lee J, Kim SW, Lee SC, Kwon OW, Kim YD, Byeon SH. Co-occurrence of acute retinal artery occlusion and acute ischemic stroke: diffusion-weighted magnetic resonance imaging study. Am J Ophthalmol. 2014;157(6):1231-8.
6. Callizo J, Feltgen N, Pantenburg S, Wolf A, Neubauer AS, Jurklies B, Watcher R, Schmoor C, Schumacher M, Junker B, Pielen A, European Assessment Group for Lysis in the Eye. Cardiovascular risk factors in central retinal artery occlusion: results of a prospective and standardized medical examination. Ophtalmology. 2015;122(9):1881-8.
7. Greven CM, Slusher MM, Weaver RG. Retinal arterial occlusions in young adults. Am J Ophtalmol. 1995;120(6):776-83.
8. Hayreh SS, Zimmerman MB. Central retinal artery occlusion: visual outcome. Am J Ophtalmol. 2005;140(3):376-91.
9. Biousse V, Newman N. Retinal and optical nerve ischemia. Continuum (Minneap Minn). 2014;20(4 Neuro-ophthalmology): 838-56.
10. Hayreh SS, Zimmerman MB. Fundus changes in central retinal artery occlusion. Retina. 2007;27(3):276-89.
11. Varma DD, Cugati S, Lee AW, Chen CS. A review of central retinal artery occlusion: clinical presentation and management. Eye (Lond). 2013;27(6):688-97.
12. Shinoda K, Yamada K, Matsumoto CS, Kimoto K, Nakatsuka K. Changes in retinal thickness are correlated with alterations of electroretinogram in eyes with central retinal artery occlusion. Graefes Arch Clin Exp Ophthalmol. 2008;246(7):949-54.
13. Hayreh SS, Zimmerman MB, Kimura A, Sanon A. Central retinal artery occlusion. Retinal survival time. Exp Eye Res. 2004;78(3):723-36
14. Hayreh SS, Jonas JB. Optic disk and retinal fiber layer damage after transient central retinal artery occlusion: an experimental study in rhesus monkeys. Am J Ophthalmol. 2000;129(6):786-95.
15. Hayreh SS. Ocular vascular occlusive disorders: natural history of visual outcome. Prog Retin Eye Res. 2014 Jul;41:1-25.
16. Rudkin AK, Lee AW, Chen CS. Ocular neovascularization following central retinal artery occlusion: prevalence and timing of onset. Eur J Ophtalmol. 2010;20(6):1042-6.
17. Chang YS, Chu CC, Weng SF, Chang C, Wang JJ, Jan RL. The risk of acute coronary syndrome after retinal artery occlusion: a population-based cohort study. Br J Ophthalmol. 2015;99(2):227-31.
18. Park SJ, Choi NK, Yang BR, Park KH, Lee J, Jung SY. et al. Risk and risk periods for stroke and acute myocardial infarction in patients with central retinal artery occlusion. Ophthalmology. 2015;122(11):2336.e2-2343.e2.
19. Biousse V. Acute retinal arterial ischemia: an emergency often ignored. Am J Ophthalmol. 2014;157(6):1119-21.
20. Plant GT, Landau K. Thrombolysis for central retinal artery occlusion. J Neurol Neurosurg Psychiatry. 2005;76(2):160-1.
INFORMAÇÃO DOS AUTORES






Financiamento: Declaram não haver
Conflitos de Interesse: Declaram não haver
Recebido em:
24 de Junho de 2021.
Aceito em:
1 de Junho de 2022.