Bruno Hirt1; Carlos Augusto Moreira-Neto1,2
DOI: 10.17545/eOftalmo/2023.0018
RESUMO
A infecção por COVID-19 leva a um estado de imunodeficiência que pode resultar na reativação do vírus Herpesviridae, podendo ocorrer necrose retiniana aguda (NRA). O objetivo foi avaliar um caso de paciente que apresentou reativação herpética ocular durante infecção por COVID-19, desenvolvendo necrose retiniana aguda bilateral. Homem, 51 anos, apresentou perda visual súbita bilateral em março de 2021, quatro dias após diagnóstico de COVID-19, negando história de trauma ou doença prévia. Buscou atendimento médico em sua cidade, internado para investigação dez dias após. Diagnosticado com necrose retiniana aguda herpética, iniciou tratamento hospitalar. Após o tratamento, foi realizado, em olho esquerdo, facoemulsificação com implante de lente intraocular e vitrectomia. Em novembro de 2021, buscou o Hospital de Olhos do Paraná (Curitiba, Paraná, Brasil), apresentando acuidade visual de percepção luminosa em ambos os olhos, olho direito com phtisis bulbi e olho esquerdo com descolamento total de retina com extensa fibrose retiniana, sendo descartada, em ambos os olhos, possibilidade de intervenção. Nota-se a importância de um rápido diagnóstico e tratamento para a manutenção da visão do paciente em caso de necrose retiniana aguda. Até o momento, apenas três outros casos de perda visual bilateral envolvendo COVID-19 foram relatados na literatura.
Palavras-chave: Necrose retiniana aguda; COVID-19; Descolamento de retina
ABSTRACT
COVID-19 infection leads to a state of immunodeficiency that can result in the reactivation of viruses of the Herpesviridae family, and acute retinal necrosis (ARN) can occur. This article aims to evaluate the case of a patient who presented with ocular herpes reactivation during COVID-19 infection and developed bilateral ARN. A 51-year-old man presented with sudden bilateral visual loss in March 2021, 4 days after a diagnosis of COVID-19, denying any history of previous trauma or illness. He sought medical attention in his city of residence and was hospitalized for investigation ten days later. The patient was diagnosed with acute herpetic retinal necrosis, and inpatient treatment was initiated. After treatment, phacoemulsification with intraocular lens implantation and vitrectomy was performed in the left eye. In November 2021, the patient came to the Paraná Eye Hospital (Curitiba, State of Paraná, Brazil) and presented with light perception visual acuity in both eyes, right eye with phthisis bulbi, and left eye with total retinal detachment and extensive retinal fibrosis. The possibility of any intervention was ruled out for both eyes. The importance of rapid diagnosis and treatment for preserving the patient’s vision in cases of ARN can be seen. To date, only three other cases of bilateral visual loss related to COVID-19 have been reported in the literature.
Keywords: Acute retinal necrosis; COVID-19; Retinal detachment
INTRODUÇÃO
O Coronavírus (SARS-CoV-2) foi responsável pelo recente surto de pandemia de COVID-19. As apresentações clínicas da doença podem variar de assintomática ou sintomas leves de gripe a uma dificuldade respiratória grave. Várias manifestações oculares também foram relatadas e essas são mais comuns em pacientes com doenças sistêmicas graves que apresentem alterações dos parâmetros sanguíneos e inflamatórios1,2.
A infecção por COVID-19 também está associada a fatores biológicos e marcadores clínicos de imunossupressão adquirida, como linfopenia, eosinopenia e falência de múltiplos órgãos, resultando em uma resposta imune disfuncional ao agente infeccioso3-5. Este estado de imunodeficiência e desregulação imunológica pode resultar na reativação do vírus Herpesviridae5,6. A necrose retiniana aguda (NRA) é uma panuveíte granulomatosa bilateral causada pelo vírus do herpes6,7.
A primeira descrição das manifestações oculares de COVID-19 foi relatada por Wu et al. em uma série de casos de trinta e oito pacientes nos quais os achados oculares estavam presentes em cerca de 31,5% dos pacientes1. Em seu relatório, foi descrito a presença de múltiplas lesões retinianas hiperrefletivas na camada de células ganglionares e na camada plexiforme interna, assim como lesões algodonosas e microhemorragias no mapeamento de retina.
Até o momento, há poucos relatos de necrose retiniana aguda pelo vírus do herpes desencadeada por uma imunossupressão devido à infecção pela COVID-19 na literatura mundial e nacional, visa-se então trazer informações que possam ajudar a comunidade médica, detalhando o perfil do paciente acometido e características que levaram ao quadro de NRA.
RELATO DE CASO
Um homem pardo, de 51 anos, relatou ter apresentado em março de 2021 perda visual súbita bilateral quatro dias após diagnóstico de COVID-19, negando qualquer história de trauma ou doença prévia. Informa ter buscado atendimento médico de urgência em sua cidade um dia após início do quadro, e internado para investigação dez dias após, em abril de 2021.
Conforme prontuário da época fornecido pelo paciente, além do tratamento sintomático para COVID-19, realizou-se mapeamento de retina evidenciando vitreíte e áreas de retinite associadas em ambos os olhos. Ao ultrassom ocular, observou-se descolamento de retina em olho esquerdo. Amostras de vítreo testaram positivo para HSV-1, diagnosticando NRA Herpética. Iniciou-se tratamento hospitalar com Aciclovir 800mg endovenoso (EV) a cada oito horas por quatorze dias e Prednisona 60mg via oral (VO) por onze dias, seguido de tratamento ambulatorial com Aciclovir VO 2g por dia e Prednisona 20mg por dia.
Devido ao tratamento antiviral, o serviço hospitalar a cargo do paciente optou em adiar a cirurgia de retina para um mês após o início do tratamento hospitalar, realizando, em olho esquerdo, facoemulsificação com implante de lente intraocular (LIO) e vitrectomia via pars plana (VVPP), deixada em óleo. Paciente relata acompanhamento oftalmológico desde o ocorrido, mas nega melhora da visão.
Em novembro de 2021, paciente buscou atendimento no Hospital de Olhos do Paraná (Curitiba, Paraná, Brasil) para uma segunda opinião sobre o quadro. Apresentou acuidade visual com melhor correção de Percepção Luminosa (PL) em ambos os olhos e pressão intraocular de 10mmHg em ambos os olhos. À biomicroscopia, catarata branca em olho direito (Figura 1) e lente intraocular tópica em olho esquerdo com reflexo branco retiniano ao campo vermelho.
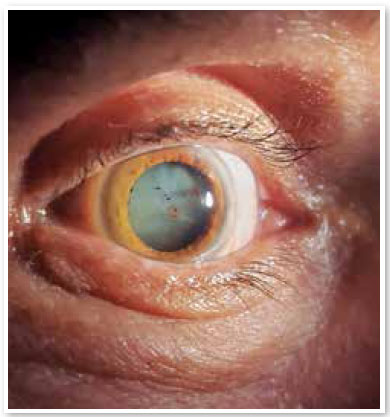
Ao mapeamento de retina, olho direito impossibilitado por opacidade (catarata branca) e olho esquerdo com extensa área de fibrose retiniana acometendo todo o polo posterior, média e extrema periferia, impossibilitando avaliação de mácula, nervo óptico e demais estruturas retinianas (Figura 2).
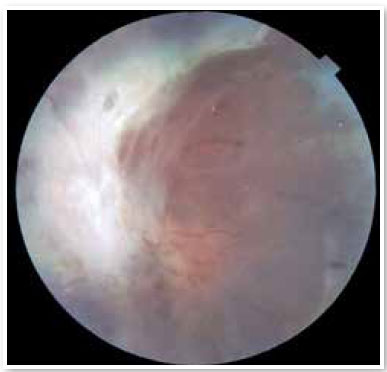
Em dezembro de 2021, o paciente retorna para avaliação da equipe do setor de Retina do Hospital de Olhos do Paraná, apresentando acuidade visual mantida de PL e pressão intraocular de 6 mmHg, em ambos os olhos. Ao mapeamento de retina, olho direito impossibilitado por catarata branca e olho esquerdo com descolamento total de retina com extensa fibrose retiniana. À ecografia de olho direito, observou-se phtisis bulbi com espessamento retiniano difuso. Devido ao quadro avançado e com baixo prognóstico visual, foi descartado, em ambos os olhos, possibilidade de intervenção.
DISCUSSÃO
Os autores relatam um caso de perda súbita da visão bilateral associado a descolamento de retina unilateral após reativação do vírus do herpes devido à imunossupressão ocasionada pela infecção por COVID-19. Até onde se sabe, apenas três outros casos de perda visual bilateral foram relatados até o momento na literatura4,7.
Desde o início da pandemia, alguns casos de NRA pós-COVID-19 foram descritos, podendo-se citar, por exemplo, Mishra et al. com um caso de paciente masculino de 71 anos de acometimento unilateral6, Gonzales et al. com uma paciente feminina de 32 anos e acometimento unilateral5, Hassanpour et al. com uma paciente feminina de 58 anos e acometimento unilateral3, entre outros. Porém, de casos com acometimento bilateral após infecção por COVID-19, observa-se maior raridade, sendo publicados, até o momento, apenas casos por Gupta et al. com um paciente masculino de 75 anos7, e Soni et al. com dois pacientes masculinos, um de 5 anos e outro de 61 anos4.
A infecção por COVID-19 causa sintomas respiratórios de leves a graves e diversas manifestações sistêmicas. Uma resposta exacerbada do hospedeiro à infecção é considerada causadora da desregulação do próprio sistema imune, podendo ocorrer diminuição da quantidade de linfócitos T CD3, CD4 e CD8, com potencial para a reativação dos vírus da família do herpes, desenvolvendo o quadro de NRA8,9.
A Necrose Retiniana Aguda é considerada uma doença gerada por um gatilho infeccioso, levando a uma inflamação grave, com vasculite obliterativa, de maneira imunomediada, considerada uma síndrome infecciosa causada por membros da família do vírus do herpes, afetando desde pacientes imunocomprometidos até imunocompetentes, sem distinção por idade ou sexo3,7-10 O principal causador da NRA é o vírus Varicella-Zoster (VZV), seguido pelos vírus herpes simplex (HSV-1 e HSV-2) e, com menor frequência, o Citomegalovírus (CMV) e vírus Epstein-Barr (EBV)8-10. O quadro clínico dos pacientes geralmente se baseia em baixa acuidade visual de rápida progressão e de baixo prognóstico de melhora, com vitreíte, retinite, isquemia e edema retiniano, e descolamento de retina com possibilidade de fibrose retiniana posteriormente, sendo o descolamento a maior causa da piora da visão dos pacientes.7-10 Uma metanálise avaliando 67 estudos e 1811 casos de NRA mostrou a incidência geral de 47% de descolamento de retina8.
O tratamento da NRA se dá com dose de aciclovir intravenosa de 10mg/kg a cada oito horas ou 1500mg/m2 por dia dividido em três doses por 7-10 dias, seguido pelo antiviral via oral em tratamento ambulatorial; novas medicações com maior biodisponibilidade se mostraram efetivas, como o ganciclovir, valaciclovir, famciclovir e foscarnet5-10. Alguns auto-res advogam introduzir corticoide oral dois dias após o início do tratamento com antiviral, por dez dias3,8,9.
Zhao et al., em sua metanálise8, mostrou que a terapia antiviral sistêmica pode reduzir a taxa de descolamento de retina de 67% para 43%, e a vitrectomia profilática de 45% para 22%, ambas com significância estatística. Quando realizada terapia antiviral sistêmica associada a vitrectomia profilática, observou-se a menor taxa de descolamento de retina, de 18%.
Considerando o caso apresentado, observa-se, então, a demora de dez dias desde os sintomas para o início do tratamento hospitalar, assim como a espera do término do antiviral intravenoso e ambulatorial para se realizar vitrectomia no paciente, fatores esses que, segundo a literatura, seriam importantes para o infortuno desfecho do caso.
Mesmo raro, é possível o acometimento bilateral de NRA envolvendo infecção recente por COVID-19. Casos graves e de progressão fugaz, como o apresentado nesse estudo, evidenciam a grande importância de um rápido diagnóstico e tratamento para a manutenção da visão do paciente que apresenta NRA, visto que quaisquer atrasos nesse processo podem gerar grandes complicações com significativo, e em alguns casos irreversível, acometimento da acuidade visual dos pacientes.
REFERÊNCIAS
1. Wu P, Duan F, Luo C, Liu Q, Qu X, Liang L, et al. Characteristics of ocular findings of patients with coronavirus disease 2019 (COVID-19) in Hubei Province, China. JAMA Ophthalmol. 2020; 138(5):575-578.
2. Sen M, Honavar SG, Sharma N, Sachdev MS. COVID-19 and eye: a review of ophthalmic manifestations of COVID-19. Indian J Ophthalmol. 2021;69(3):488-509.
3. Hassanpour K, Khorasanizadeh F, Ahmadied H, Nabavi M, Daftarian N, Ramezani A. Varicella Zoster Virus Induced Acute Retinal Necrosis Following Acute Meningoencephalitis in a Patient with Presumed COVID-19. Research Square, 2020.
4. Soni A, Narayanan R, Tyagi M, Belenje A, Basu S. Acute Retinal Necrosis as a presenting ophthalmic manifestation in COVID 19 recovered patients. Ocul Immunol Inflamm. 2021;29(4):722-725.
5. Gonzalez MP, Rios R, Pappaterra M, Hernandez M, Toledo A, Santos C, et al. Reactivation of Acute Retinal Necrosis following SARS-CoV-2 Infection. Case Rep Ophthalmol Med. 2021 Jul 16:7336488.
6. Mishra SB, Mahendradas P, Kawali A, Sanjay S, Shetty R. Reactivation of varicella zoster infection presenting as acute retinal necrosis post COVID 19 vaccination in an Asian Indian male. Eur J Ophthalmol. 2023:33(1):NP32-NP36.
7. Gupta A, Dixit B, Stamoulas K, Akshikar R. Atypical bilateral acute retinal necrosis in a coronavirus disease 2019 positive immunosuppressed patient. Eur J Ophthalmol. 2022;32(1):NP94NP96.
8. Zhao XY, Meng LH, Zhang WF, Wang DY, Chen YX. Retinal Detachment After Acute Retinal Necrosis and The Efficacies of Different Interventions: A Systematic Review and Metanalysis. Retina. 2021;41(5):965-978.
9. Tibbetts MD, Shah CP, Young LH, Duker JS, Maguire JI, Morley MG. Treatment of Acute Retinal Necrosis. Ophthalmology. 2010; 117(4):818-824.
10. Powell B, Wang D, Llop S, Rosen RB. Management Strategies of Acute Retinal Necrosis: Current Perspectives. Clin Ophthalmol. 2020;8(14):1931-1943.
INFORMAÇÃO DOS AUTORES

Financiamento: Declaram não haver.
Conflitos de Interesse: Declaram não haver.
Recebido em:
10 de Outubro de 2022.
Aceito em:
11 de Março de 2023.