Adriana Geremias Toni; Marcello Novoa Colombo Barboza; Guilherme Novoa Colombo Barboza
DOI: 10.17545/eoftalmo/2019.0016
RESUMO
Ceratite infecciosa é uma das principais causas de perda visual evitável no mundo e a ceratite fúngica é um grande desafio para o oftalmologista, devido ao seu prognóstico limitado. O estudo objetivou relatar o desfecho de um paciente que cursou com ceratite fúngica e não respondeu bem ao tratamento clínico farmacológico evoluindo para transplante terapêutico de córnea. Devido à limitação que temos em relação à resposta ao tratamento da ceratite fúngica, deve-se analisar cada caso isoladamente, levando em consideração critérios clínicos e epidemiológicos, para que se possa evitar possíveis complicações irreversíveis.
Palavras-chave: Ceratite; Úlcera da Córnea; Lesões da Córnea; Transplante de Córnea.
ABSTRACT
Infectious keratitis is a leading cause of preventable visual loss worldwide and is a major challenge for ophthalmologists because of its limited prognosis. The objective of this study was to report the outcome of a patient with fungal keratitis who did not respond well to clinical pharmacological treatment and progressed to therapeutic corneal transplantation. Because of the limited response to treatment of fungal keratitis, each case should be analyzed separately, taking into account clinical and epidemiological criteria, to avoid possible irreversible complications.
Keywords: Keratitis; Corneal Ulcer; Corneal Injuries; Corneal Transplantation.
RESUMEN
La queratitis infecciosa es una de las principales causas de pérdida visual evitable en el mundo y la queratitis fúngica es un gran desafío para el oftalmólogo, debido a su pronóstico limitado. El estudio buscó relatar el caso de un paciente que ingresó con queratitis fúngica y no respondió bien al tratamiento clínico farmacológico, evolucionando a un trasplante terapéutico de córnea. Debido a la limitación que tenemos con relación a la respuesta al tratamiento de la queratitis fúngica, se debe analizar cada caso de manera aislada, considerando criterios clínicos y epidemiológicos, para que se puedan evitar posibles complicaciones irreversibles.
Palabras-clave: Queratitis; Úlcera de la Córnea; Lesiones de la Cornea; Trasplante de Córnea.
INTRODUÇÃO
A ceratite infecciosa é considerada uma das principais causas de perda visual evitável no mundo1. A incidência é muito variável, sendo mais prevalente em regiões de clima quente e associada a traumatismos, uso de corticoides e antibióticos ou lentes de contato2,3. O diagnóstico é inicialmente clínico, com base na anamnese, exame físico ocular, elaboração da hipótese diagnóstica e início do tratamento2. Apesar do diagnóstico ser considerado clínico, o padrão ouro é o exame laboratorial de cultura do raspado da córnea com isolamento do agente4. Outra opção é através de técnicas de biologia moleculares, como a reação em cadeia da polimerase (PCR), que permitem maior rapidez na obtenção dos resultados5,6. A microscopia confocal in vivo tem sido muito discutida nesse cenário devido à sua alta sensibilidade na detecção de organismos maiores como fungos filamentosos e bactérias Acanthamoeba e Nocardia7-11. Outro método é a Tomografia de coerência óptica do segmento anterior que pode fornecer uma medida objetiva do infiltrado corneano, tamanho da cicatriz ou mesmo o grau de afinamento corneano12,13.
Em relação aos agentes causadores, as bactérias são os microrganismos mais frequentemente encontrados, sendo eles: Staphylococcus aureus, Estafilococos coagulase-negativa, Streptococcus sp e Pseudomonas aeruginosa14. Os fungos são responsáveis por 5 a 25% de todas as ceratites infecciosas, sendo o Aspergillus sp e o Fusarium sp os agentes mais encontrados6,15. Em geral apresentam quadro clínico semelhante com a ceratite bacteriana, mas podem ser levados em consideração quando o paciente apresenta história de trauma com vegetal e evolução insidiosa. Outra causa de ceratite é a infecção por Acanthamoeba, apresentando o uso de lentes de contato como principal fator de risco16. Também existem as ceratites virais, causadas principalmente pelos vírus Herpes simplex e Herpes zoster17.
A ceratite fúngica é um grande desafio para o oftalmologista, devido ao seu prognóstico limitado. Os fungos geralmente não penetram na córnea íntegra, existindo a necessidade de ruptura do epitélio. Alguns fatores de risco estão mais associados à infecção por esses agentes, como trauma, uso de lentes de contato, doenças sistêmicas, imunodepressão, entre outras14,18.
O objetivo do estudo foi relatar o desfecho de um paciente que cursou com ceratite fúngica e não respondeu bem ao tratamento clínico farmacológico evoluindo com transplante terapêutico da córnea e bom resultado pósoperatório.
RELATO DE CASO
Paciente masculino, 52 anos, branco, comerciante.
Queixa e duração: dor intensa do olho direito (OD) há 15 dias.
Paciente relata que caíram resíduos de serragem de madeira no OD há 15 dias. Procurou atendimento médico após 3 dias, sendo retirado corpo estranho e prescrito antibiótico tópico (gatifloxacino 0,5%) 2/2 horas e anti-inflamatório tópico (moxifloxacino 0,5% e dexametasona 0,1%) 6/6 horas, porém o quadro piorou progressivamente com vermelhidão ocular, dor intensa, fotofobia e ponto branco na córnea. Antecedentes pessoais: nega comorbidades, refere cirurgia prévia de vasectomia. Antecedentes familiares: nenhum. Ao exame físico ocular: Acuidade visual com correção (AVcc) 20/200 e 20/25. Pressão intraocular (PIO) 16 e 16 mmHg. Biomicroscopia: (OD) hiperemia conjuntival 2+/4+, lesão ulcerosa no quadrante inferior da córnea apresentando infiltrado infeccioso de 6 x 4 mm com bordos irregulares com afinamento corneano medindo 2 x 2 mm (figura 1), olho esquerdo (OE) sem alterações.
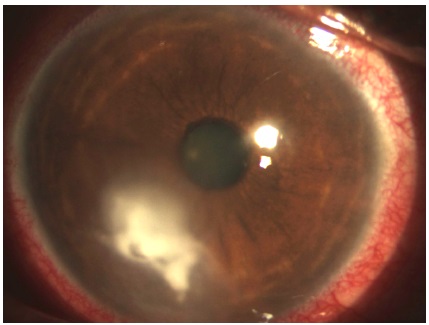
Conduta: suspenso corticoide tópico, substituído gatifloxacino tópico 0,05% por cefalotina tópica 50 mg/ ml e gentamicina tópica 14 mg/ml fortificados 2/2 horas, colhida cultura do raspado da córnea e orientação para retornos diários.
No 5º dia de consulta: resultado da cultura positivo para: Streptococcus sp, negativo para fungo e antibiograma sensível aos antibióticos comuns. Paciente referiu melhora da dor. Biomicroscopia: OD apresentava concentração do infiltrado na região central, diminuição do halo inflamatório (figura 2). Conduta: as medicações foram mantidas com retornos diários.
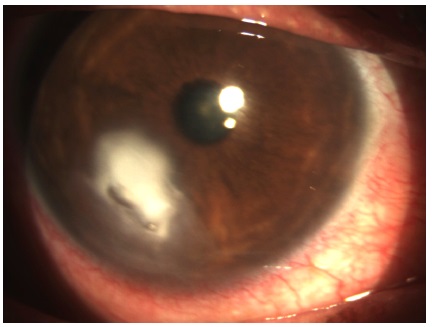
No 11º dia de consulta: paciente referiu aumento da fotofobia, piora da dor e persistência da mancha branca. Biomicroscopia: OD concentração do infiltrado denso, afinamento da córnea e aparecimento de halo inflamatório infeccioso inferior (figura 3). A avaliação biomicroscópica sugeriu piora do quadro e falta de resposta ao tratamento clínico anterior. Considerou-se, então a hipótese de ceratite fúngica devido história clínica do paciente. Conduta: Prescrito Natamicina 5% tópico 4/4 horas e Cetoconazol 400 mg VO por dia. Mantidas demais medicações com retornos diários.
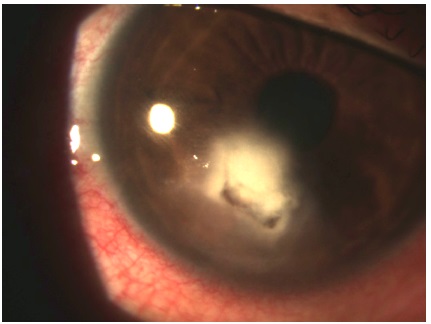
No 20º dia de consulta: paciente retornou com melhora da dor. Biomicroscopia: OD apresentava infiltrado mais formação de halo inflamatório circular de 5 mm de diâmetro na região superior (figura 4). Conduta: mantidas medicações, retorno diário.
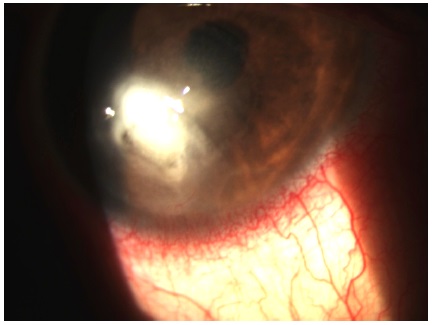
No 30º dia de consulta: Biomicroscopia: OD reação de câmara anterior (RCA) 2+ de células, dobras de Descemet 2+, afinamento corneano inferior em 2/3 da espessura, aparecimento de lesão satélite na região superior do halo inflamatório de aspecto denso (figura 5). Conduta: colhida nova cultura, suspenso natamicina 5%, introduzido anfotericina B tópica 0,15% 3/3 horas, mantidas demais medicações e posologias.
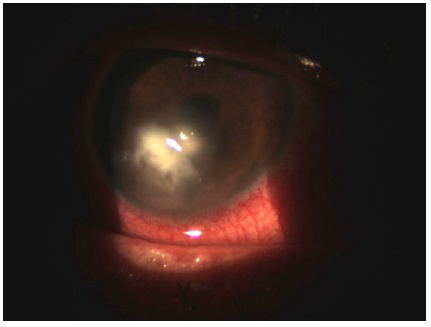
No 32º dia de consulta: paciente referiu melhora da dor. Cultura negativa para bactérias e fungos. Conduta: Antibióticos reduzidos (cefalotina 50 mg/ml e gentamicina 14 mg/ml tópicos de 4/4 horas), aumento na frequência da anfotericina B 0,15% 1/1 hora.
No 35º dia de consulta: paciente mostrava-se ansioso, referia não dormir direito, se recusava a continuar com terapia medicamentosa. Biomicroscopia: OD aparecimento do hipópio, grave afinamento corneano (maior
que 2/3 da profundidade), aparecimento de infiltrado denso na região posterior da córnea (endotelial). Conduta: decidido pelo transplante terapêutico da córnea.
Paciente evoluiu bem após transplante com regressão total do quadro infeccioso (figura 6). Durante procedimento cirúrgico foi feita lavagem com anfotericina B 0,15%. Não apresentou mais nenhuma lesão de infiltrado. A anfotericina B 0,15% tópica foi mantida até o 10º pós-operatório 3/3 horas e foi utilizado corticoide tópico depois de 30 dias do procedimento (acetato de prednisolona 1,0% 3/3 horas). O exame anatomopatológico realizado a partir do botão de córnea transplantado revelou a presença de hifas fúngicas, clamidosporos e raros cocos gram positivos, e a cultura do material em ágar Sabouraud dextrose revelou a presença do fungo Fusarium solani.
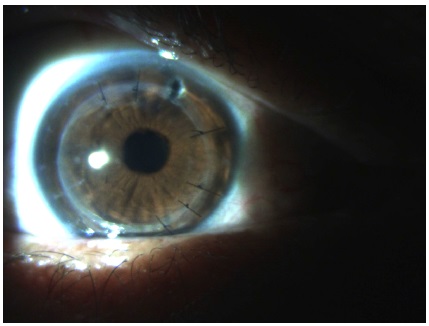
DISCUSSÃO
Com base no principal agente etiológico, o tratamento empírico apropriado é o tratamento com antibioticoterapia de largo espectro para erradicação dos principais agentes causadores de ceratite bacteriana, Staphylococcus aureus, Estafilococos coagulase-negativa, Streptococcus sp e Pseudomonas aeruginosa14. Mesmo que o paciente do caso tenha relatado história de trauma com vegetal, a principal hipótese é ceratite bacteriana devido a alta prevalência em relação aos outros agentes4,5,14. Além da introdução dos antibióticos
de amplo espectro, a conduta imediata foi a suspensão do corticoide que o paciente chegou utilizando. O uso de esteroides está associado com a piora da ceratite fúngica19. Com a resposta positiva nos primeiros dias o tratamento foi mantido. No entanto, no 11º dia de consulta, além da piora dos sintomas relatados pelo paciente, foi avaliado na biomicroscopia a presença de halo inflamatório em região inferior da lesão com diâmetro de 5mm, sugerindo piora do quadro.
Apesar da cultura negativa para fungos, foi optado pela introdução da natamicina 5% tópica de 4/4 horas com a finalidade de cobrir fungos filamentosos (Fusarium spp e Aspergillus spp), por serem os principais agentes causadores de ceratite fúngica, e cetoconazol 200 mg VO para cobertura de leveduras (Candida spp e Cryptococcus spp). Para que a penetração da Natamicina 5% fosse completa, foram feitas sequenciais raspagens epiteliais superficiais nos bordos da lesão fora da área de afinamento para aumentar sua ação.
No 30º dia de seguimento, foi evidenciado afinamento corneano inferior de 2/3 da espessura e aparecimento de lesão satélite, sinal altamente sugestivo de infecção fúngica. Com base no exame físico ocular, optou-se pela suspensão da Natamicina 5% e introdução da Anfotericina B 0,15% tópica 3/3 horas. Após dois dias, o paciente referiu melhora da dor ocular, sendo aumentada a frequência da Anfotericina B 0,5% (modificado de 3/3 horas para 1/1 hora). No 35º dia, a piora clínica tornou-se evidente, com o aparecimento de hipópio, grave afinamento corneano (considerados graves quando úlceras em posição central, diâmetro igual ou maior que 4 mm ou com mais de 2/3 e profundidade) e infiltrado denso em região posterior da córnea. Nesse momento o paciente mostrou-se ansioso e contra a adesão de mais terapias medicamentosas, sendo optado pelo transplante terapêutico da córnea.
A maioria dos agentes antifúngios são fungiostáticos, sendo necessário um tratamento prolongado e os pacientes devem apresentar imunidade preservada. O tratamento pode se estender por semanas ou até meses10. A melhora pode não ser visível durante vários dias. No entanto, pelo difícil controle, muitas vezes é necessário recorrer ao tratamento cirúrgico para evitar uma possível endoftalmite e consequências mais graves, como evisceração ou enucleação. O momento certo da indicação do transplante é essencial para o prognóstico ocular dos pacientes.
Com base no caso apresentado, existem alguns questionamentos que existem na prática do médico oftalmologista, como a importância da cultura para o correto manejo da terapia ou então qual o momento ideal para decisão do transplante. O caso apresentado mostra que não existe uma regra que possa ser generalizada. O desfecho da ceratite fúngica é um grande desafio na prática clínica. Cabe ao médico a avaliação e interpretação dos dados epidemiológicos e clínicos para a tomada de decisão no momento oportuno, pois muitos casos podem progredir para infecção fulminante e consequente cegueira.
REFERÊNCIAS
1. Whitcher JP, Srinivasan M, Upadhyay MP. Corneal blindness: a global perspective. Bull World Health Organ. 2001;79(3):214-21.
2. Mabon M. Fungal keratitis. Int Ophthalmol Clin. 1998 fall;38(4):115-23.
3. Wilhelmus KR, Robinson NM, Font RA, Hamill MB, Jones DB. Fungal Keratitis in contact lens wearers. Am J Ophthalmol. 1988 dec;106(6):708-14.
4. McLeod SD, Kolahdouz-Isfahani A, Rostamian K, Flowers CW, Lee PP, McDonnell PJ. The role of smears, cultures, and antibiotic sensitivity testing in the management of suspected infectious keratitis. Ophthalmology. 1996 jan;103(1):23-8.
5. Austin A, Lietman T, Rose-Nussbaumer J. Update on the Management of Infectious Keratitis. Ophthalmology. 2017 nov;124(11):1678-1689.
6. Chang HY, Chodosh J. Diagnostic and therapeutic considerations in fungal keratitis. Int Ophthalmol Clin. 2011 fall;51(4):33-42.
7. Nielsen E, Heegaard S, Prause JU, Ivarsen A, Mortensen KL, Hjortdal J. Fungal keratitis - improving diagnostics by confocal microscopy. Case Rep Ophthalmol. 2013 sep/dec;4(3):303-310.
8. Avunduk AM, Beuerman RW, Varnell ED, Kaufman HE. Confocal microscopy of Aspergillus fumigatus keratitis. Br J Ophthalmol. 2003 apr;87(4):409- 410.
9. Das S, Samant M, Garg P, Vaddavalli PK, Vemuganti GK. Role of confocal microscopy in deep fungal keratitis. Cornea. 2009 jan;28(1):11-3.
10. Kanavi MR, Javadi M, Yazdani S, Mirdehghanm S. Sensitivity and specificity of confocal scan in the diagnosis of infectious keratitis. Cornea. 2007 aug;26(7):782-6.
11. Vaddavalli PK, Garg P, Sharma S, Sangwan VS, Rao GN, Thomas R. Role of confocal microscopy in the diagnosis of fungal and acanthamoeba keratitis. Ophthalmology. 2011 jan;118(1):29-35.
12. Konstantopoulos A, Kuo J, Anderson D, Hossain P. Assessment of the use of anterior segment optical coherence tomography in microbial keratitis. Am J Ophthalmol. 2008 oct;146(4):534-542.
13. Martone G, Pichierri P, Franceschini R et al. In vivo confocal microscopy and anterior segment optical coherence tomography in a case of alternaria keratitis. Cornea. 2011 apr;30(4):449-53.
14. Green M, Apel A, Stapleton F. Risk factors and causative organisms in microbial keratitis. Cornea. 2008 jan;27(1):22-7.
15. Mabon M. Fungal keratitis. Int Ophthalmol Clin. 1998 fall;38(4):115-23.
16. Alvarenga LS, Freitas D, Hofling-Lima AL. Ceratite por Acanthamoeba. Arq Bras Oftalmol. 2000 apr;63(2):155-159.
17. Freitas D, Alvarenga L, Lima ALH. Ceratite herpética. Arq Bras Oftalmol. 2001;64:81-6.
18. Wilhelmus KR, Robinson NM, Font RA, Hamill MB, Jones DB. Fungal Keratitis in contact lens wearers. Am J Ophthalmol. 1988;106:708-14.
19. Oliveira PR, Resende SM, Oliveira FC, Oliveira AC. Fungal keratitis. Arq Bras Oftalmol. 2001;64:75-9.



Financiamento: Declaram não haver
Conflitos de interesse: Declaram não haver
Recebido em:
4 de Outubro de 2018.
Aceito em:
10 de Abril de 2019.