Davi Araf; Cinthia Mitie Araki dos Santos; Lara El Andere; Diego Del Bianco Dias Netto; Rodrigo Vuono de Brito; Thiciana Nader Bassitt
DOI: 10.17545/eOftalmo/2020.0012
RESUMO
Apresentamos um caso raro de complicação cirúrgica tardia pós-blefaroplastia inferior transconjuntival para retirada de bolsas de gordura sem ressecção de pele, em que uma paciente jovem evoluiu com diplopia após 30 dias da cirurgia por fibrose envolvendo o músculo oblíquo inferior. O caso relatado mostrou boa resposta à corticoterapia seguida de exploração cirúrgica com liberação da fibrose local. Serão discutidas as complicações clássicas da blefaroplastia transconjuntival inferior com ênfase na diplopia e como evitá-la. A diplopia pós-blefaroplastia inferior é rara e acomete principalmente o músculo oblíquo inferior, e pode ser transitória ou permanente. As causas de diplopia transitória incluem edema, hematoma, traumatismo com paresia neuromuscular ou toxicidade muscular pelo anestésico local. Já a diplopia permanente resulta de trauma direto nos músculos ou nos nervos. Quando persiste mais que 6 meses pode demandar cirurgia reparadora.
Palavras-chave: Diplopia; Músculo oblíquo inferior; Complicação.
ABSTRACT
We present a rare case of late postoperative complication following transconjunctival lower lid blepharoplasty performed for the removal of fat pads without skin resection. The young patient developed diplopia 30 days after the surgery owing to fibrosis involving the inferior oblique muscle. The patient responded well to corticosteroid therapy followed by surgical exploration with detachment of the local fibrotic tissue. The classic complications of transconjunctival lower lid blepharoplasty are discussed here, with emphasis on diplopia and its prevention. Diplopia following lower blepharoplasty is rare and mainly affects the inferior oblique muscle. The condition may be transient or permanent. Causes of transient diplopia include edema, hematoma, trauma with neuromuscular paresis, and muscle toxicity induced by local anesthesia. On the other hand, permanent diplopia results from direct trauma to the muscles or nerves. If the problem persists for >6 months, reparative surgery may be required.
Keywords: Diplopia; Inferior oblique muscle; Complication.
INTRODUÇÃO
A abordagem transconjuntival da órbita foi descrita por Bourquet em 1924(1). Ela permite uma exposição do assoalho da órbita, da maxila e dos músculos extraoculares para vários procedimentos cirúrgicos(2). Em 1955, Tessier iniciou o uso da incisão transconjuntival para malformações congênitas, deformidades traumáticas e blefaroplastias(3). Esteticamente, as primeiras descrições ocorreram na década de 1970 em publicações de Tomlinson e Baylis(4). Em 1991, Zarem e Resnick expandiram a aplicação do acesso transconjuntival para pacientes com rugas finas e pacientes mais idosos com excesso de pele, e afirmaram que a blefaroplastia transconjuntival apresentava menor índice de complicações pós-operatórias quando comparada à técnica clássica transcutânea(5). Os primeiros casos associados a laser foram realizados por Spandoni e Cain em 1988(6). Pode ser associada à ressecção de uma pequena faixa de pele(7), agregada a procedimentos químicos, resurfacing a laser(7) ou radiofrequência, além da indicação clássica em pacientes sem frouxidão de pele com necessidade apenas de ressecção de bolsas palpebrais ou seu reposicionamento(8,9).
A blefaroplastia inferior transconjuntival apresenta inúmeras vantagens em relação à via transcutânea, como, por exemplo, menor risco de retração e ectrópio, pois evita a manipulação cirúrgica dos músculos retratores da pálpebra inferior e septo orbital, quando isolada não envolve a lamela anterior, facilidade de acesso ao terço médio da face, menor duração cirúrgica e a possibilidade de associação a outras cirurgias de face e tratamentos de pele(10,11). A associação desta técnica com o pinçamento e ressecção cutânea sem descolamento ainda apresenta vantagem da preservação do músculo orbicular e sua inervação(11).
Os estudos demonstraram que esta técnica é superior na ressecção adequada de bolsas de gordura além de deixar o septo intacto, o que evita a retração palpebral e xeroftalmia, com resultados duradouros(5). Uma das principais vantagens em relação à técnica convencional é que o acesso transconjuntival não provoca denervação da porção pré-tarsal do músculo orbicular e nem cicatriz pós-operatória(11,12). Quando são removidas somente bolsas de gordura palpebrais, sem remoção do excesso de pele, praticamente não há complicações(5).
Entre as complicações descritas da blefaroplastia inferior transconjuntival podemos citar: hematomas, equimoses abaixo da rima orbitária, edema prolongado, quemose conjuntival, formação de granuloma piogênico principalmente quando se sutura a incisão, e retração palpebral normalmente transitória de no máximo 4 meses(5). O risco de hemorragia retrobulbar e amaurose é baixo(4,6).
A diplopia pós blefaroplastia inferior pode ser transitória ou permanente e possui diversas etiologias(13). Os mecanismos incluem hemorragia, edema, mudanças cicatriciais intramusculares, lesão muscular por manipulação cirúrgica e difusão de anestésico local como por exemplo a bupivacaína(13,14).
RELATO DE CASO
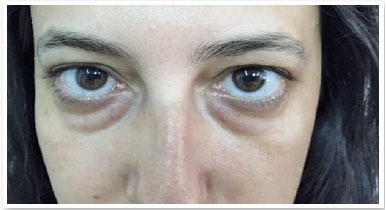
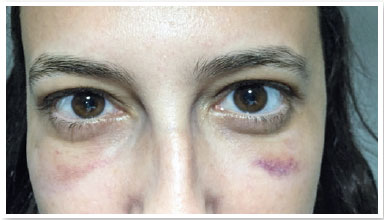
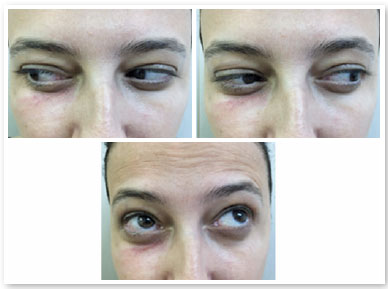
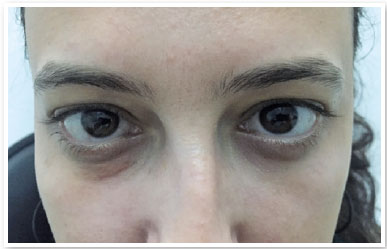
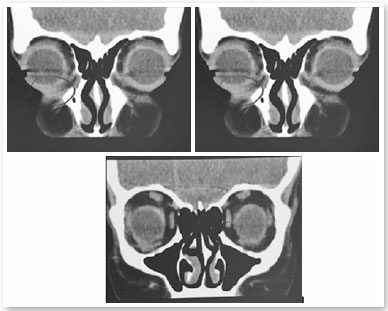
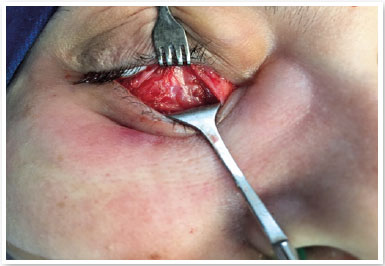
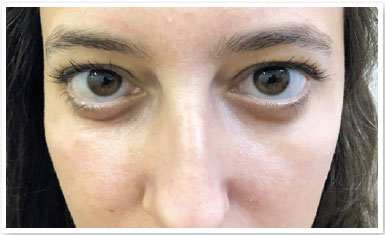
S.P.G., 35 anos, sexo feminino, branca e procedente de São Paulo. Procurou nosso serviço devido à queixa de bolsas de gordura em pálpebras inferiores (Figura 1). Ao exame ocular externo não apresentava outras alterações e negava quaisquer comorbidades. Foi submetida à blefaroplastia inferior transconjuntival em ambos os olhos, sem intercorrências. Após 30 dias do procedimento o aspecto pós-operatório estético estava satisfatório (Figura 2), porém a paciente relatava restrição de movimentos em olho direito e diplopia leve em algumas posições do olhar (Figura 3). Ao exame apresentava restrição leve movimentos de olho direito em supraversão, infraversão e abdução, compatível com acometimento do músculo oblíquo inferior. Após 2 meses, a paciente permanecia com a mesma restrição e diplopia, então foi realizada injeção de triancinolona 20mg/ml (Triancil®, Apsen Farmacêutica S.A. São Paulo – SP, Brasil) suspensão injetável, diluída em xylocaína 2% com vasocontristor na proporção 1:1, administrado 2 ml da solução em topografia de músculo oblíquo da pálpebra inferior no olho direito. No terceiro mês de pós-operatório apresentou melhora dos sintomas e ao exame físico melhora da restrição, porém diminuição da fenda palpebral em adução com área elevada em região central da pálpebra inferior do olho direito onde foi aventada a hipótese de fibrose ou bolsa residual (Figura 4). Foi realizada nova injeção de triancinolona na mesma dosagem na área elevada. No quinto mês pós-operatório o quadro se manteve, então foi solicitada tomografia computadorizada de órbitas que mostrou densificação dos tecidos moles e gordura extraconal adjacente aos músculos oblíquo inferior e reto inferior (Figuras 5). No sexto mês foi indicada exploração cirúrgica transconjuntival de pálpebra inferior com ressecção de gordura próxima ao músculo oblíquo inferior e liberação da fibrose local envolta ao mesmo (Figura 6). Após 3 semanas da exploração cirúrgica houve melhora do quadro mas diplopia esporádica (Figura 7). Foi então realizada nova aplicação de triancinolona com melhora total do quadro de restrição muscular e dos sintomas de diplopia.
DISCUSSÃO
A lesão do músculo obliquo inferior é infrequente, mas quando ocorre é debilitante(13). A diplopia pós-blefaroplastia inferior transconjuntival, quando transitória, geralmente é secundária a edema e equimose significativos(13). A diplopia prolongada pode indicar lesão no músculo extra-ocular que envolve hemorragia intramuscular causada por manuseio cirúrgico ou transecção muscular(13). Alguns estudos sugerem que a transecção de menos de 50 por cento das fibras musculares não resultará em diplopia permanente(13). Conhecer a anatomia e usar as técnicas precisas e adequadas podem evitar esse tipo de lesão(15).
O músculo oblíquo inferior origina-se no ângulo anteromedial da órbita, lateral e inferior à fossa lacrimal e se insere na esclera lateral como um tendão muito curto de não mais de 2mm. Seu comprimento é de cerca de 38mm(16). Da sua origem ele segue lateroposteriormente, penetra nos retratores da pálpebra inferior em seu terço médio, envolve o globo em seu terço final e proporciona uma rotação superomedial do olho(15).
O músculo emerge abaixo e perpendicularmente do reto inferior onde recebe sua inervação, um ramo do nervo oculomotor, e seu suprimento sanguíneo(13). A 2mm lateralmente ao músculo reto inferior encontra-se a região mais perigosa para manipulação, pois lesão nessa área frequentemente prejudicará a inervação e a vascularização(13). Devido à sua íntima associação entre os compartimentos medial e central, o músculo oblíquo inferior é suscetível à injúrias(13).
Devido à sua abordagem relativamente superior da conjuntiva da pálpebra inferior e seu tunelamento abaixo do fórnice inferior, a conjuntiva é então separada da fáscia capsulopalpebral e da pálpebra(15). Encontra-se posterior ao septo orbital inferior e deve fazer um túnel anteriormente para se aproximar da gordura, o que fica próximo do músculo oblíquo inferior, tanto do terço central quanto do terço lateral(13). Especialmente na junção do terço central subjacente ao reto inferior e ao ligamento de Lockwood, existe um grande perigo de transecção do músculo oblíquo inferior e de lesão do suprimento nervoso como mencionado anteriormente(15). A melhor abordagem para evitar essa complicação é tunelizar imediatamente anterior e depois inferiormente ao músculo tarsal inferior, de modo que fique abaixo do nível do músculo oblíquo inferior(15). É possível lesar o músculo oblíquo inferior na região medial, porém dano nessa área não é tão catastrófica quanto lesão nos terços médio e lateral(15).
Anteriormente ao músculo retrator da pálpebra inferior encontra-se o septo orbital, que se estende do arcus marginalis da rima orbital inferior para se inserir no tarso inferior(5). O septo atua como barreira para o prolapso anterior das estruturas e o seu enfraquecimento leva ao aparecimento de gordura orbital que sofre prolapso para a pálpebra inferior(5). São três bolsas de gordura na pálpebra inferior, a bolsa medial é separada da central pelo músculo oblíquo inferior que se encontra posteriormente à área de atuação cirúrgica transconjuntival e a bolsa central é separada da lateral por uma extensão dos músculos retratores da pálpebra inferior(5,12).
O músculo oblíquo inferior pode ser agudamente lesado durante a dissecção, cauterização ou ligadura das bolsas de gordura medial e central(13). O diagnóstico da lesão muscular é realizado principalmente pelo exame físico com medições ortópticas(13). A ressonância magnética pode mostrar edema ou cicatrização do músculo oblíquo inferior(13). Geralmente as lesões parciais têm resolução dos sintomas em até 6 meses de pós-operatório(13). Quando a lesão é completa resulta em estrabismo persistente, o que torna necessário indicar a cirurgia para reparar o dano(13). Os pacientes se queixam de diplopia na posição de olhar lateral ascendente, e podem até assumir uma posição de queixo ou cabeça na tentativa de aliviar seus sintomas(13).
A identificação da borda orbital, do forame infraorbital e da fossa supraorbital resulta em melhor localização da origem e do curso do músculo oblíquo inferior, o que facilita a ressecção de gordura durante a blefaroplastia inferior e evita sua lesão(13). O músculo obliquo inferior é mais vulnerável a lesões devido à sua orientação transversal em comparação com outros músculos extra-oculares orientados longitudinalmente(13).
Várias manobras cirúrgicas foram propostas para minimizar a ocorrência desta lesão muscular. Uma delas é evitar uma incisão transconjuntival muito baixa(13,15). Vários autores especificaram uma incisão a 10mm abaixo do limbo corneoescleral no lado palpebral(13,15). Muitos cirurgiões defendem delinear a localização do músculo no início do procedimento antes da ressecção da gordura(13). E para finalizar, é recomendada a tração suave nas bolsas de gordura antes da ressecção para confirmar a falta de movimento do bulbo ocular(5,13,17).
O tratamento inicial da diplopia é conservador, mesmo no caso de trauma iatrogênico(18). Os pacientes podem fazer uso de prismas temporariamente se necessário(18).
A blefaroplastia inferior, mesmo quando realizada por cirurgiões plásticos em formação, é um procedimento seguro, reprodutível e com baixo índice de complicações, desde que executada de maneira correta(6,11). Porém até mesmo os cirurgiões mais talentosos e experientes terão complicações, o que podem ser minimizadas por uma avaliação pré-operatória cuidadosa, expectativas adequadas, julgamento cirúrgico meticuloso e individualizado, conhecimento detalhado da anatomia e reconhecimento precoce de eventos adversos com tratamento adequado(8,13,18).
REFERÊNCIAS
1. Rezai, K. (2019). Transconjunctival lower lid blepharoplasty by radiofrequency surgery - Cosmetic Medicine. [online] Cosmetic Medicine. Available at: https://www.cosmeticmedicine-online.com/reviews/transconjunctival-lower-lid-blepharoplasty-radiofrequency-surgery/#literature [Accessed 1 Jul. 2019].
2. Ghabrial, R., Lisman, R., Kane, M., Milite, J. and Richards, R. (1998). Diplopia following Transconjunctival Blepharoplasty. Plastic and Reconstructive Surgery, 102(4), p.1219-1225.
3. Subramanian, N. (2008). Blepharoplasty. Indian Journal Plastic Surgery, 41(3), p.88-92.
4. González-Ulloa, M. (1983). An update on blepharoplasty. Aesthetic Plastic Surgery, 7(1), p.1-11.
5. Graf, R., Auerswald, A., Bernardes, A., Damasio, R., Araujo, L. and Graf, C. (2001). Blefaroplasia Inferior Transconjuntival. Revista da Sociedade Brasileira de Cirurgia Plástica, 16(2), p. 59-74.
6. Raus, P. (2017). Transconjunctival lower lid blepharoplasty made easy by everting the eyelid. International Journal of Ophthalmology & Eye Science, 5(5) p.313-315.
7. Chen WP. Cirurgia Plástica Oftalmológica, princípios e práticas. Shorr N, Perry, JD. Blefaroplastia inferior e a queda da parte medial da face. 2005. Revinter. Capítulo 11. p. 147-163.
8. Yachouh, J., Arnaud, D., Jammet, P. and Goudot, P. (2005). La blépharoplastie inférieure par voie conjonctivale. Revue de Stomatologie et de Chirurgie Maxillo-faciale, 106(6), p.344-348.
9. Branham, G. (2016). Lower eyelid blepharoplasty. Facial Plastic Surgery Clinics of North America, 24 (2), p. 129-138.
10. Segal, K., Patel, P., Levine, B., Lisman, R. and Lelli, G. (2015). The Effect of Transconjunctival Blepharoplasty on Margin Reflex Distance 2. Aesthetic Plastic Surgery, 40(1), p.13-18.
11. Bernardino, I. (2016). Blefaroplastia inferior transconjuntival associada à ressecção cutânea com preservação do músculo orbicular. Revista Brasileira de Cirurgia Plástica, 31(1): p.74-81.
12. Pack, S., Quereshy, F., Altay, M. and Baur, D. (2016). Transconjunctival Lower Blepharoplasty. Atlas of the Oral and Maxillofacial Surgery Clinics, 24(2), pp.147-151.
13. Mowlavi, A., Neumeister, M. and Wilhelmi, B. (2002). Lower Blepharoplasty Using Bony Anatomical Landmarks to Identify and Avoid Injury to the Inferior Oblique Muscle. Plastic and Reconstructive Surgery, 110(5), p.1318-1322.
14. Putterman, A. (2004). Acquired strabismus following cosmetic blepharoplasty. Plastic and Reconstructive Surgery, 113(3), p.1069-1070.
15. Frankel, J. (2003). Avoiding injury to the inferior oblique muscle during lower lid blepharoplasty. Plastic and Reconstructive Surgery, 112(7), p.1958-1959.
16. Souza-Dias C, Goldchmit M. Os Estrabismos. Função Motora. 2011. Cultura Médica. Capítulo 1. p. 3-13.
17. Maffi, T., Chang, S. and Friedland, J. (2011). Traditional lower blepharoplasty: is additional support necessary? A 30 year rewiew. Plastic and Reconstructive Surgery, 128, p. 265-273.
18. Lelli, G. and Lisman, R. (2010). Blepharoplasty Complications. Plastic and Reconstructive Surgery, 125(3), p.1007-1017.
INFORMAÇÃO DOS AUTORES



Financiamento: Declaram não haver.
Conflitos de interesse: Declaram não haver.
Recebido em:
19 de Maio de 2020.
Aceito em:
6 de Julho de 2020.